Em questão de horas, um mal-estar banal pode se transformar em uma corrida contra o tempo. Assim avança a meningite, doença grave e de evolução fulminante que tem colocado profissionais de saúde em estado de alerta devido ao aumento de casos no país. O médico pediatra, alergologista e imunologista Dr. Marcos Gonçalves, presidente da Sociedade Alagoana de Pediatria, que ministrou uma aula sobre o assunto para evento da biofarmacêutica GSK, em São Paulo, alertou que as formas mais frequentes são as infecciosas, desencadeadas por vírus ou bactérias. Confira abaixo os principais sintomas, riscos, prevenção e tratamento.
Os últimos dados do Ministério da Saúde apontam que os casos de meningite, especialmente na forma bacteriana, voltaram a subir em diversas regiões do país, impulsionados principalmente pelo sorogrupo B do meningococo. Segundo o especialista, a rápida evolução da doença, o diagnóstico difícil nas primeiras horas e a alta letalidade tornam a meningite uma das emergências médicas mais graves da pediatria.
O que é meningite e por que ela preocupa tanto?
A meningite é uma inflamação das meninges, membranas que protegem o cérebro e a medula espinhal. Embora possa ser viral, bacteriana ou causada por fungos e protozoários, as formas bacterianas são as mais preocupantes devido ao risco elevado de complicações e morte.
Entre os agentes mais comuns, 80% dos casos são causados por duas bactérias:
- Neisseria meningitidis (meningococo)
- Streptococcus pneumoniae (pneumococo)
A Organização Mundial da Saúde (OMS) classifica a meningite bacteriana como uma doença de evolução rápida e imprevisível, que pode levar a óbito em até 24 horas após o surgimento dos primeiros sintomas.
Sintomas: por que o diagnóstico é tão difícil?
O primeiro desafio para reduzir mortes é reconhecer precocemente a doença. Segundo o especialista, as manifestações iniciais, nas primeiras 8 horas, são inespecíficas e facilmente confundidas com virose, gripe ou dengue.
Entre os sinais precoces, estão:
- febre,
- irritabilidade,
- sonolência,
- náusea e vômito,
- dores no corpo,
- perda de apetite,
- dor em membros inferiores,
- coriza.
Entre 9 e 15 horas, surgem sintomas mais característicos:
- rigidez de nuca,
- fotofobia,
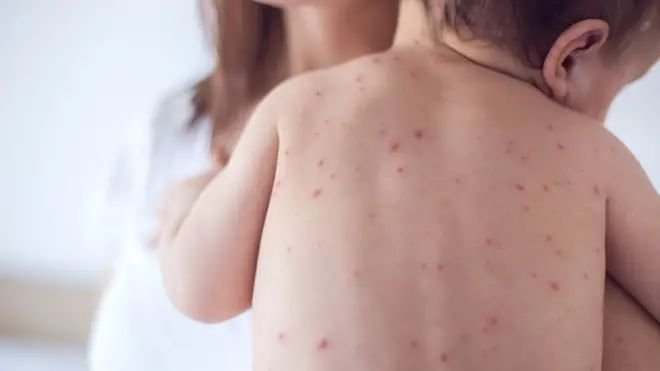
- manchas hemorrágicas na pele (petéquias/púrpuras),
- má perfusão periférica.
A partir de 16 horas, o quadro pode se tornar crítico com:
- confusão mental,
- convulsões,
- queda da pressão arterial,
- choque séptico,
- falência múltipla de órgãos,
- óbito.
O Dr. Marcos Gonçalves enfatiza: “Não costumam identificar cedo e, quando identificam, nem sempre tratam corretamente”, um dos fatores que contribuem para o alto índice de mortes.
Transmissão: não é pelo ar como a gripe
Um equívoco comum quando se fala em meningite é afirmar que a doença é transmitida pelo ar. A meningite bacteriana não se transmite como gripe. Ela exige contato próximo e ocorre através de:
- gotículas respiratórias,
- saliva,
- beijo,
- tosse e espirro à curta distância,
- compartilhamento de objetos pessoais.
Essa dinâmica explica por que surtos são mais frequentes em: dormitórios universitários, creches, escolas, ambientes de grande circulação e convivência prolongada.
Panorama atual: por que os casos voltaram a subir?
Segundo os dados do painel nacional de meningite,do Ministério da Saúde, o Brasil vive o aumento da Doença Meningocócica Invasiva (DMI). Os casos de DMI, a forma mais grave, voltaram a crescer desde 2021.
Em 2025, o país já registrava:
- 833 casos de DMI
- 165 mortes
- Cerca de 60% dos casos causados pelo sorogrupo B.
Mudança no perfil epidemiológico
Por muitos anos, o sorogrupo C era predominante. Após a introdução da vacina MenC no SUS, houve uma redução de 17 vezes na incidência em crianças menores de 1 ano entre 2010 e 2024.Com o controle do sorogrupo C, o meningococo B emergiu como o mais incidente, superando os demais sorogrupos:
- Desde 2015, é a principal causa de meningococcemia entre bebês,
- Representa 7 em cada 10 casos em menores de 1 ano,
- Teve crescimento de 6,6 vezes na taxa de incidência entre 2021 e 2024.
Por que o sorogrupo B preocupa mais?
Além de ser o mais prevalente, o MenB apresenta características que aumentam sua gravidade:
- sua cápsula bacteriana é menos imunogênica, o que dificulta ser reconhecida pelo sistema imunológico
- a doença costuma evoluir de forma extremamente rápida,
- acomete principalmente lactentes,
- possui alta taxa de letalidade,
- e é responsável por sequelas severas em sobreviventes.
Em Alagoas, por exemplo, a letalidade da doença meningocócica chegou a 60% em 2024, segundo dados do Instituto Adolfo Lutz, muito acima da média global de 8% a 15%.
Sequelas: o impacto que permanece para toda a vida
Entre os sobreviventes, estudos mostram que: 1 em cada 10 tem sequelas graves; 1 em cada 5 apresenta algum grau de incapacidade permanente; Em bebês, esse número pode chegar a 50%.
As sequelas podem incluir:
Físicas: amputações, cicatrizes extensas, insuficiência renal;
Neurológicas: convulsões, perda auditiva, déficit cognitivo e motor;
Emocionais/comportamentais: ansiedade, dificuldades de aprendizado, alterações de comportamento.
Diagnóstico: como é confirmada a meningite?
O diagnóstico depende de:
- exame clínico,
- hemograma e exames laboratoriais,
- exames de imagem,
- punção lombar.
O líquido cefalorraquidiano permite:
- isolar a bactéria,
- identificar sorogrupo,
- realizar PCR,
- definir tratamento adequado.
O exame precisa ser feito rapidamente, e o início do antibiótico não pode atrasar.
Tratamento: rapidez é a diferença entre a vida e a morte
O manejo emergencial inclui:
- antibióticos,
- intubação se necessário,
- controle de convulsões,
- hidratação venosa,
- suporte hemodinâmico,
- isolamento respiratório,
- avaliação contínua em UTI pediátrica.
Quanto mais cedo o tratamento é iniciado, maiores as chances de sobrevivência.
Prevenção: vacinação é a principal estratégia
De acordo com a Sociedade Brasileira de Imunizações (SBIm), Sociedade Brasileira de Pediatria (SBP) e a Organização Mundial de Saúde (OMS), a vacinação é a melhor forma de prevenir a doença bacteriana. Entretanto, o Programa Nacional de Imunizações (PNI) brasileiro cobre apenas parte dos agentes:
Disponíveis no SUS:
- BCG (protege contra formas graves de meningite por tuberculose)
- Hib (Haemophilus influenzae b)
- Pneumocócica (PCV10)
- Meningocócica C
- Meningocócica ACWY (para adolescentes e, desde 2025, para bebês aos 12 meses)
Disponíveis apenas na rede privada:
- Meningocócica B (MenB)
Essa lacuna gera preocupação, já que o sorogrupo B é atualmente o mais prevalente entre crianças pequenas.
Especialistas defendem que a ampliação da vacina MenB para o SUS poderia reduzir significativamente casos graves, hospitalizações e mortes, tendência observada em países que já incorporaram o imunizante em seus programas nacionais.
OMS tem meta global de eliminar epidemias de meningite até 2030
A Organização Mundial da Saúde estruturou cinco pilares para reduzir casos e mortes:
- Prevenção e controle de epidemias,
- Diagnóstico e tratamento rápidos,
- Vigilância contínua,
- Atenção às sequelas em sobreviventes,
- Conscientização pública.
O Brasil, porém, ainda enfrenta desafios no primeiro pilar: a ampliação do acesso à vacinação completa.
O que pais e responsáveis devem observar?
Em bebês, especialmente menores de 2 anos, qualquer sinal de:
- irritabilidade intensa,
- dificuldade para mamar,
- sonolência excessiva,
- vômitos persistentes,
- manchas roxas,
- abaulamento da fontanela,
A presença de um ou mais desses sintomas exige busca imediata por atendimento médico. O tempo é o fator mais decisivo na meningite.
Escrito por Portal Leo Dias






